|
足のシビレ(足根管症候群)Tarsal Tunnel Syndrome
|
中高齢者で特に女性で、「足の裏にモチ(餅がひっついているよう」、「ザラザラ砂を踏んでいるよう」、「足裏がピリピリ、ガサガサ、ヒリヒリする」これらはすべて(99%)、考えて頂いて正解だと考えます。
診断のポイントとキーワードは、足の裏が中心のシビレ(足底)であることが重要な点です。足底側であることは手のひら(手掌)と同様に知覚密度の高いのでより敏感にシビレ感を前述のように感じます。
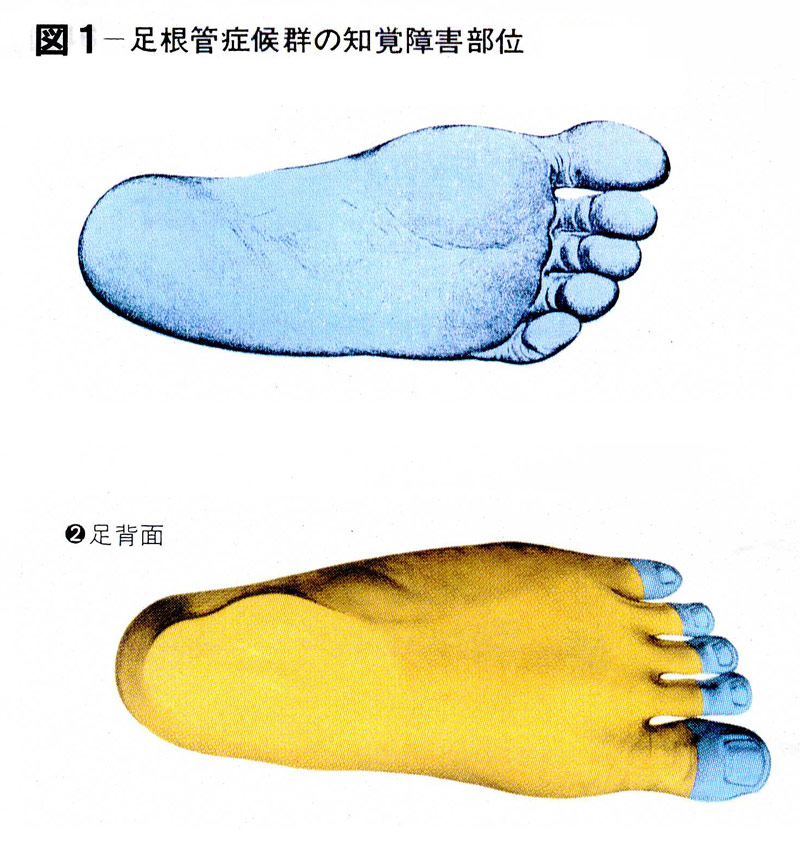
そこで、患者は「足趾もシビレます」「足全体がシビレます」といいます。<足根管症候群の知覚障害部位(図1)>
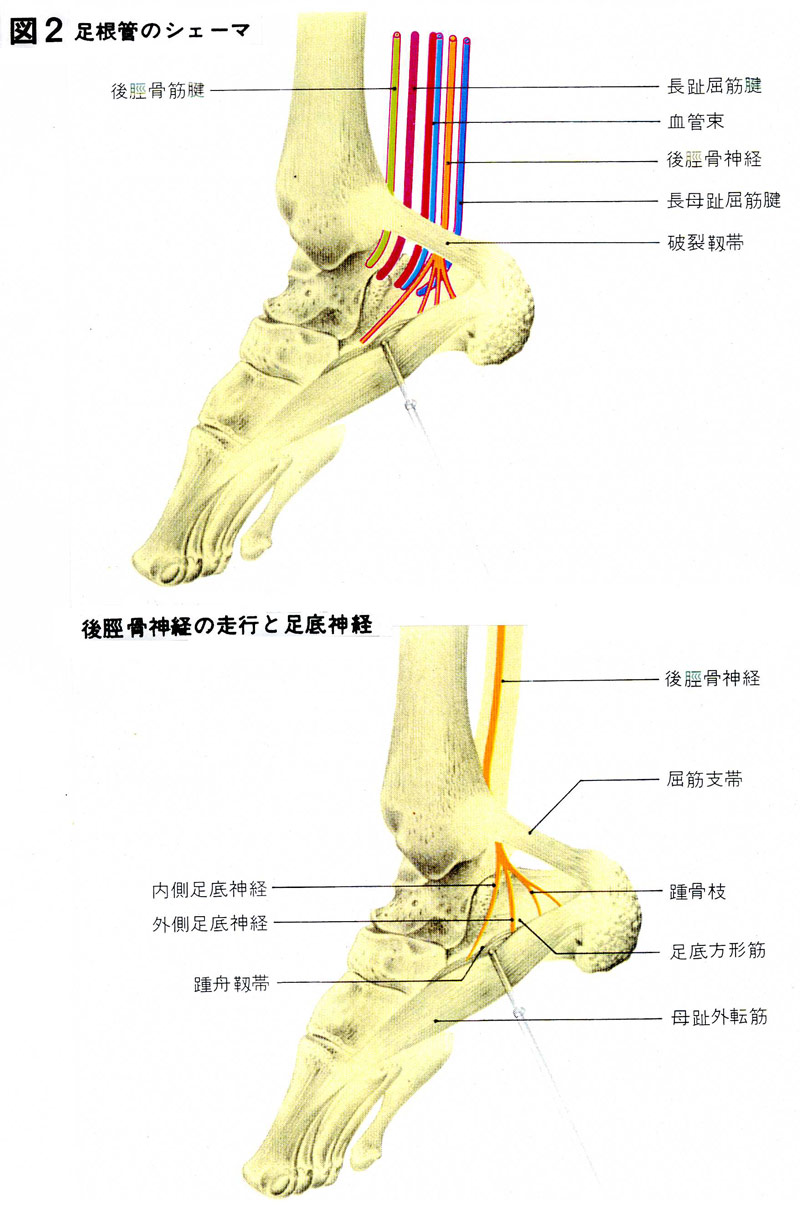
その通り足底神経は、後脛骨神経が分岐して内側と外側の足底神経と踵骨枝に分かれます。なんと踵までシビレて当然であります。また、足趾IP、DIP以遠は足底神経支配であり患者の言う通りなのです。手の正中神経、尺骨神経が指先の爪の周囲まで掌側より支配されているのと同様に趾先すべて足根管での圧迫(Entrapment Neuropathy)で話が合っていて、患者の言っている
通りなのです。<足根管のシェーマ・後脛骨神経の走行と足底神経(図2)>
ここまでの話で足のシビレを訴える患者の多くが足根管症候群であることが予想できます。
次に補助診断のポイントについて解説します。
1)足根管周囲のチネル徴候。
足根管部(脛骨内果の後脛骨動脈にそって前下方、(足底足先側)屈筋支帯にチネル徴候があり、高支打時に足底又は足趾への放散痛(この時、特にシビレている部位に放散痛があれば、さらに確定的です)があります。
2)外反扁平足、外反母趾を合併していることが多い。
これは足の土ふまずがなくなり偏平化する(足の縦アーチが低下)ことで足根管が狭くなり、神経の通る管が圧排されます。つまり、距骨の内反屈曲(足の外反偏平)により、踵骨も外反して載距突起が内下方に傾くことで足根管内をより狭くしています。
ゆえに、治療法として外反偏平足を伴う足根管症候群には足挿板は有効です。
3)足趾が槌趾変形(Claw toe)になっていることが多い。
このことは、尺骨神経麻痺時、手掌内筋(骨間筋虫様筋なぞ)が麻痺して鷲手になるのと同様に、足底の足底内筋(Intrinsic Muscle)が同様に麻痺するために、Claw toeになると考えると納得できます。
4)糖尿病、関節リウマチ、慢性腎不全(血液透析)などの合併症としての足根管症候群。
手根管症候群、同様に、アミロイド沈着や、近傍腱の浮腫によって、2次的に足根管の狭窄が生じる。頻度も手根管症候群と同様ぐらいの頻度で合併してくると考えています。
5)浮腫の足におこる。
骨折なぞ外傷をはじめとする血流障害や内科的疾患、浮腫性疾患、心不全、腎障害、肝障害、低蛋白血症などによる浮腫での狭窄でおこる空間占拠(Space Occupying Lesion)によることも考えられます。
6)空間占拠(Space Occupying Lesion)によって足根管の狭窄をきたす疾患。
原因には、ガングリオン、神経鞘腫、血管腫などの腫瘍、先天性距踵骨癒合症など明らかな空間占拠障害(Space Occupying Lesion)可逆的な空間占拠としては、次のようなことが考えられます。
骨折による変形、圧迫による外傷性の維持化、静脈瘤の拡大、長趾屈筋腱などの腱鞘炎(付近の腱が外傷後遅発性に腱鞘炎を起こすことによる)短母趾外転筋の副筋腹の肥大などがある。
7)神経伝道速度(MCV)の遅延
正常では45〜52m/秒であります。40〜45m/秒ではやや低下していて軽度障害と考えられます。
40 m/秒以下では重度の障害があり、DMなどの他臓器合併を考えることです。
鑑別診断
1)足底腱鞘炎
・腱鞘炎であるために主に疼痛が主訴でありシビレはない。
・運動時痛、圧痛が主であり、Paresthesia(違和感、感覚異常)はない。
・圧痛部位が足底踵骨結節の足底腱膜付着部が主である。
・T.T.Sと圧痛部位、刺激の方向が違う。
2)有痛性外脛骨腫
この疾患は運動時痛、体重負荷時に舟状骨結節部(後脛骨筋付着部)に疼痛がある。T.T.Sでは安静時にもシビレがあり、動作時(足関節の動き)で足底への刺激的疼痛、シビレがある。
3)Morton病(モートン病)
T3.4趾間つまりT3外側、T4内側の間のシビレ、疼痛である。
これは、足趾神経の内側枝、外側枝の吻合部での異常であり、発生学的に、そこに神経腫が発生しやすく、第3.4中足骨間の刺激により、疼痛が発現する。
従って、シビレ、疼痛は第3.4趾間であり、第3趾の内側、第4趾の外側にはシビレ、感覚異常はないのである。
4)2ヶ所での障害(Double crash lesion)
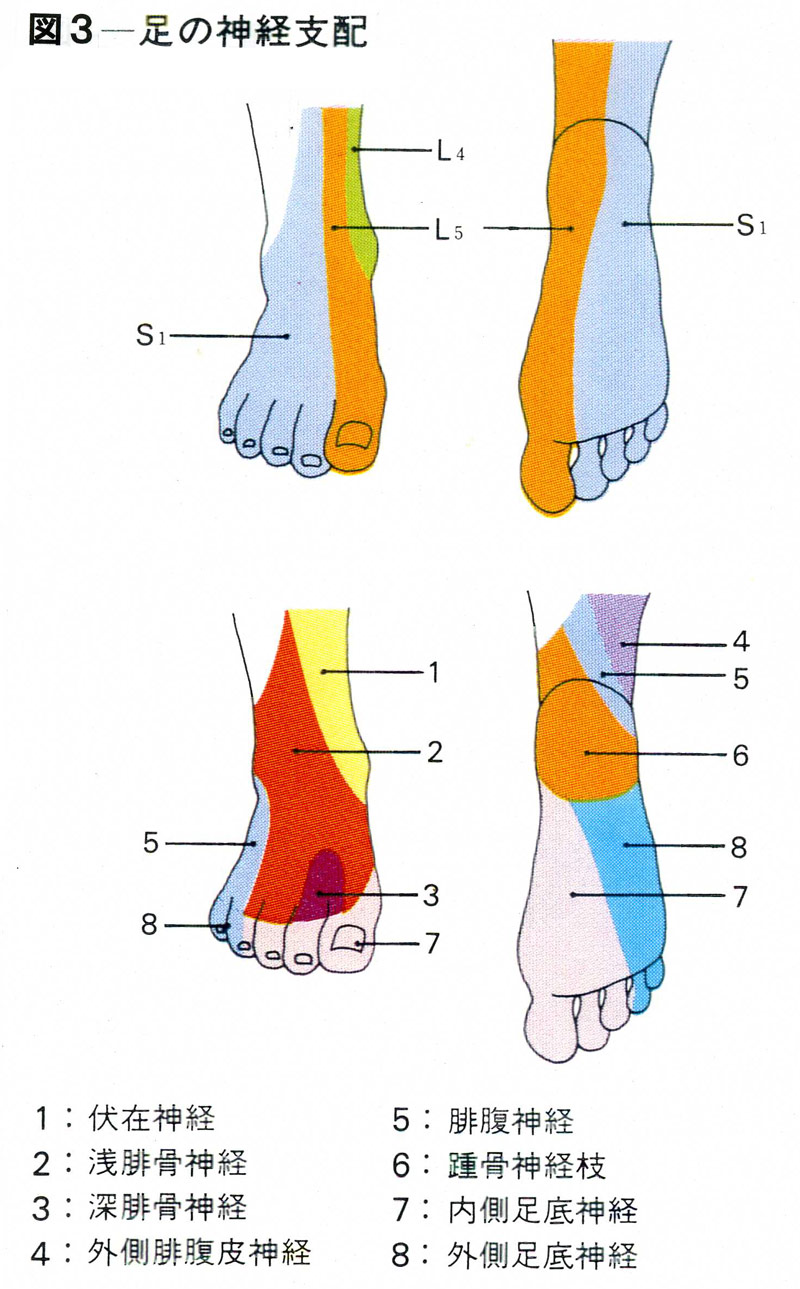
糖尿病性神経障害、腰部脊椎間ヘルニアなどは、必ず念頭においた上で鑑別診断すべきである。<足の神経支配(図3)>
しかしながら、他院でMRIでの腰のヘルニアが無いのにもかかわらず「足のシビレの原因がわからない」「腰からのシビレと言われたが、改善しない」という症例では、腓骨神経障害の次に足根管症候群を考えて精査、診断して下さい。
治療法
1)湿布療法:同部への湿布、モーラステープやロキソニンテープ(若年者では靴下をはかない、日光過敏症のことを考えて、ロキソニンテープを選択のこと)など
2)理学療法:TENSなどの低周波治療。
3)神経ブロック:ステロイド局注療法
4)装具療法:足挿板によるアーチサポート効果を期待して外反偏平足による足根管へのストレスを軽減する。
5)手術療法:MRIで同部に圧排、占拠病変(ガングリオンなどがあれば手術の適応となる)。占拠病変がなくても、維持化組織の?扼の可能性が強い場合、また、保存療法、抵抗例には足根管開放術が適応となる。
足根管症候群(T.T.S)とヒトの足の余話
足底は、舌、手、の次に敏感で緻密な感覚野ですが、足は人類の歴史(進化)からみれば、退化しつつある器官である。しかし足底についた餅や砂、落葉などのついた感覚。これは人類の古い記憶の賜であり、その発現型なのでなります。なぜ、経験したことがないのに、そのように表現するのでしょうか?
ヒトの足は手ほどに高度に発展、進化を遂げていません。
足はチンパンジーあたりをピークに退化していったと考えられます。
ゆえに足底の原始的感覚、アフリカの人類発生地から、ユーラシア大陸へと向って大地の足底の感覚が残っていて、それが草や砂、泥沼、落ち葉の感覚だったのです。
現代人の脳では、このDNAに組こまれた足底の感覚が高次機能で解釈されて出した答えが患者の言う「餅、砂のへばりついた感覚」と言う訴えになったのです。
(まことに、たかが足のことで進化論まで言及しましたこと、言い過ぎましたこと、反省します。陳謝)
これから人間(ヒト)の足は、どのように進化をとげるのでしょうか?楽しみです。
皆様もよくご存知の通り、第5趾DIP関節消失はよくあることですが(進化の退行現象)、最近の若年者に第4趾のDIP関節が消失している例をよく目にしませんか? これからの進化には少し不安もあります。
鳴嶋クリニック
鳴嶋 眞人
参考文献
・ 図説臨床整形外科講座第8巻「足」 メディカルビュー社 1982年
・ 足のクリニック 井口 傑 南江堂 2004年
・ 糖尿病診療事典 繁田幸男ほか 医学書院 2004年
|
|
Date: 2010/03/15(月)
|
|